Патогенез
Возбудители кандидоза содержатся в воздухе, земле, овощах, фруктах, кондитерских изделиях. Дрожжевые грибы, в незначительных количествах, встречаются на поверхности слизистых и коже у здорового человека, они относятся к условно-патогенной флоре.
Если беременная больна кандидозом, то возрастает риск заражения новорожденного во время прохождения через родовые пути. Также младенец может заразиться через руки матери и персонала, медицинский инструмент, ухаживающую косметику.
Факторы, которые способствуют развитию патогенной флоры:
- негативное влияние окружающей среды;
- эндогенные факторы;
- вирулентные свойства микроорганизмов.
Наиболее повреждены развитию грибов кандида работники на кондитерских фабриках и консервных заводах. Ведь у них ежедневно происходит контакт кожных покровов с сахаросодержащими веществами, а также разного рода кислотами.
Симптоматика

Во влагалище женщины постоянно «проживает» множество различных грибков и бактерий. Все они являются частью условно-патогенной микрофлоры.
Грибок из рода Кандида, вызывающий развитие молочницы, также представитель естественной микрофлоры. Грибковая инфекция развивается при значительном снижении как местного, так и общего иммунитета.
Спровоцировать активное размножение грибка может не только снижение иммунитета. Причинами также способны выступать:
- средства интимной гигиены, в составе которых присутствуют отдушки и красители;
- тесное нижнее белье, пошитое из синтетических тканей;
- ожирение;
- злоупотребление сладостями;
- прием оральных контрацептивов;
- нарушения гормонального фона.
Дополнительными факторами, способными спровоцировать активное размножение грибка, выступают:
- курсовой прием антибиотиков;
- завершение менструального цикла – в этот период происходит незначительное снижение иммунной защиты;
- продолжительные стрессы, ослабляющие общий иммунитет;
- декомпенсированный сахарный диабет;
- венерические патологии.
Грибковая инфекция влагалища сопровождается развитием достаточно характерной симптоматики. Типичными признаками становятся:
- зуд и жжение;
- творожистые вагинальные выделения с кислым запахом;
- нарушение процесса мочеиспускания;
- отечность наружных половых органов.
Влагалищный грибок активно размножается и приводит к поражению внутренних слизистых оболочек. Если обращение к врачам не своевременное, то кандидоз из острой формы переходит в хроническую. Инфекция может переброситься на мочевой пузырь и кишечник.
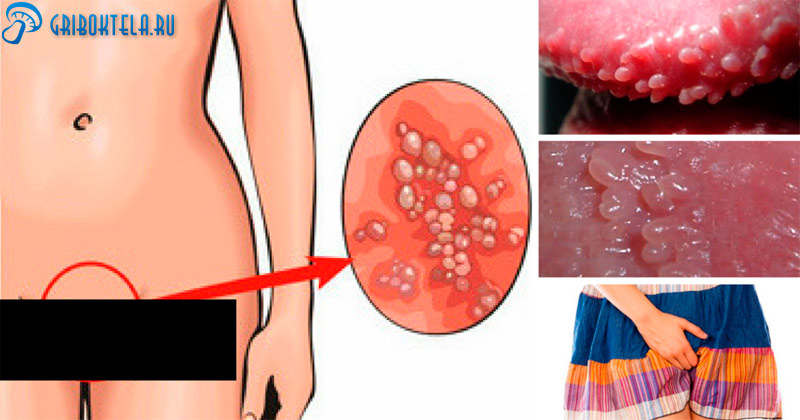
Микоз влагалища проявляется следующими симптомами:
- зуд;
- жжение и резь;
- выделения имеют кислый запах;
- отечность слизистых оболочек;
- неприятные ощущения при мочеиспускании;
- частые позывы к мочеиспусканию, при этом мочевой пузырь полностью не заполнен;
- увеличенная сухость влагалища;
- болезненные ощущения в интимной зоне;
- проблемы со сном, бессонница;
- творожистые выделения, которые имеют белый окрас;
- зуд усиливается после полового акта и приема душа;
- раздражение половых органов из-за контактирования с уриной.
Кандидоз, протекающий в хронической стадии, может привести к ряду осложнений. Если развитие грибка дополняется половой инфекцией, то это может привести к изменениям в матке и яичниках, что чревато бесплодием.
Причины возникновения
Существует много факторов, которые провоцируют развитие кандидоза, а именно:
- снижение защитных сил организма;
- частые переохлаждения;
- туберкулез легких;
- недавно начатая половая жизнь;
- дисбактериоз кишечника;
- венерические заболевания;
- неправильная гигиена половых органов;
- частые спринцевания;
- прием гормональных и антибактериальных препаратов;
- незащищенный половой акт;
- стрессовые ситуации;
- редкая смена ежедневных прокладок;
- наличие внутриматочной спирали;
- травматизм слизистой влагалища;
- ношение белья из искусственных материалов;
- эндокринные нарушения в организме: сахарный диабет и т.п.;
- наличие вредных привычек: табакокурение, прием алкогольных напитков;
- несбалансированный рацион питания, дефицит витаминов, большое количество сладких и мучных изделий.
Чаще всего грибок влагалища развивается в последние дни менструации. Редкие гигиенические процедуры, несвоевременная смена прокладок ведут к возникновению благоприятных условий для развития патогенной флоры.
Активизации дрожжевой инфекции предшествуют:
- Инфицирование при половом контакте. Заражение происходит при любом виде сексуальных отношений от партнера-носителя инфекции.
- Активизация грибка на фоне имеющихся заболеваний эндокринной, пищеварительной, гормональной систем. Болезни внутренних органов и систем являются пусковым механизмом для проявления патогенных свойств грибов, присутствующих во влагалище.
- Снижение местного иммунитета после перенесенных инфекционных заболеваний половых путей. Собственных сил организма недостаточно для предотвращения патогенной активности грибков.
- Снижение общей реактивности организма на фоне острых инфекционных заболеваний, при смене климата и под действием других факторов.
- Длительная антибактериальная терапия приводит к нарушению микрофлоры влагалища и кишечника. Антибактериальные препараты отрицательно воздействуют не только на патогенные микроорганизмы, но и на полезную флору.
- Гормональная терапия, применяемая в гинекологии, увеличивает риск активизации грибов рода Candida. Прием стероидных средств для лечения системных заболеваний (Дексаметазон, Гидрокортизон), а также оральных контрацептивов с высоким содержанием гормонов (Овидон, Антеовин) нарушает естественный гормональный фон и снижает защитные функции организма.
- Беременность также приводит к изменению уровня гормонов и снижению местного иммунитета, нарушению микробного пейзажа влагалища. Такую ситуацию провоцирует высокий уровень эстрогенов, наблюдаемый в этот период.
- Несбалансированное питание с преобладанием в рационе сладостей, пряностей, мучных изделий способствует активной выработке гликогена, который является пищей для грибов и повышает их адаптационные свойства.
- Стрессовые ситуации всегда снижают защитные функции женского организма. Микоз, возникающий на фоне перенесенного стресса, — распространенное явление в гинекологической практике.
- Белье из искусственных материалов нарушает естественную вентиляцию и препятствует поглощению вагинальных выделений. Преимущество в использовании следует отдать натуральным тканям (хлопок). Тесная одежда провоцирует повышенное потоотделение и способствует развитию воспалительных процессов. Мокрая одежда также является провоцирующим фактором (например, мокрый купальник).
- Ежедневные гигиенические прокладки в значительной степени провоцируют появление воспаления в зоне влагалища и ануса. Несмотря на рекламу в средствах массовой информации, гинекологи не рекомендуют использовать синтетические ежедневные прокладки при имеющихся воспалениях. Как альтернативу можно рассмотреть прокладки, изготовленные из натуральных материалов (марля, хлопок, батист). Если женщина не желает отказываться от применения синтетических средств гигиены, то их следует менять через каждые 2 часа независимо от количества выделений.
- Отсутствие полноценной гигиены прямым образом влияет на появление воспалительных процессов во влагалище и матке. Регулярные водные процедуры по уходу за интимной областью должны стать нормой жизни. Особого ухода требует зона промежности в период менструации. Регулярные водные процедуры необходимо проводить несколько раз в день. Гигиенические прокладки следует менять каждые 2 часа. Тщательное просушивание интимной зоны после принятия душа снижает риск активизации патогенной флоры.
- Травмирование стенок влагалища механическим путем (при использовании местных контрацептивов) или вследствие хирургических манипуляций может стать причиной активизации патогенной флоры.
Диагностика заболевания
При возникновении негативных ощущений рекомендуется незамедлительно посетить гинеколога. Предварительный диагноз устанавливается после визуального осмотра. Подтвердить диагноз можно после проведения исследований в лаборатории.
Анализы, которые необходимо провести:
- исследование мазков из уретры, кишечника, влагалища;
- бактериологический посев на среду;
- серологические реакции;
- ПФР-тест;
- иммуноферментное исследование.
Самым быстрым и надежным методом является анализ мазка, а самым ввысокоинформативным – бактериологический анализ. Он позволяет выявить не только наличие грибка, но и его стойкость к лекарственным препаратам. После данного анализа можно подобрать наиболее эффективную лечебную терапию.
В случаях, когда мазок взять невозможно, прибегают к серологическим реакциям, взяв кровь из вены.
Многие заболевания половой сферы у женщин сопровождаются наличием выделений. В большинстве случаев разные инфекции во влагалище и матке имеют схожую симптоматику. Однако вагинальный микоз выражен специфическими симптомами. Помимо выраженного зуда в интимной зоне, в половых путях присутствуют творожистые выделения молочного оттенка с резким кислым запахом.
Количество выделений из влагалища увеличивается при повышении физической активности, при половом акте, в жаркую погоду, а также в ночное время. Выраженный зуд, жжение в области промежности и внутренней поверхности бедер вызывает чувство дискомфорта. Неприятные симптомы болезни нарушают общее самочувствие, сокращают социальную и половую активность женщины.
Опытному специалисту не составит особого труда определить заболевание, вызванное дрожжами. При своевременном обращении за медицинской помощью, когда симптомы грибковой инфекции только начинают прогрессировать, в большинстве случаев достаточно визуального осмотра на гинекологическом кресле. В запущенных или осложненных формах болезни потребуется более тщательное исследование организма с целью определения вида возбудителя и причины появления патологии.
В комплекс диагностических мероприятий для выявления микоза влагалища входят следующие процедуры:
- забор мазка для исследования на патогенную флору,;
- бактериологический посев из цервикального канала;
- сбор данных об имеющихся системных заболеваниях, половых контактах для составления анамнеза.
При установлении диагноза важно идентифицировать инфекцию. Перед началом лечения необходимо исключить наличие патогенной бактериальной флоры. Дрожжевые грибы часто размножаются на фоне развития вагинального кольпита, вызванного трихомонадами, клостридиями, различной условно-патогенной флорой. При смешанной инфекции схема терапии отличается от лечения микоза влагалища.
Лечение народными средствами
Издавна наши бабушки боролись с кандидозом народными средствами.
Рецепты народной медицины:
- Грибки не любят щелочной среды. Для лечения необходимо взять литр кипяченой воды, добавить 50 капель йода и одну столовую ложку соды. Все перемешать и добавить в ванну. Процедура «сидячей ванны» проводится перед сном. Курс лечения составляет 10 дней.
- Хорошо себя зарекомендовали квасцы, их можно приобрести в аптеке. Взять один литр воды и добавить 2 столовых ложки квасцов. Довести раствор до кипения, помешивая. Охладить. Теплым раствором подмываться.
- Хорошо помогают отвары из лекарственных трав: календула, ромашка, шалфей. Травы имеют антисептические свойства.
- Антибактериальным эффектом обладает трава зверобой. Приготовленный отвар применяют для подмываний.
- Для гигиены половых органов пользуются маслом чайного дерева. Необходимо в стакане воды растворить две капли эфирного масла. Также данное средство подходит для подмываний, которые необходимо выполнять два раза в день на протяжении недели.
Лечение и профилактика
Схему лечения микоза влагалища устанавливает врач в зависимости от причины возникновения. Каждый конкретный случай требует особого подхода.

Классический вариант лечения грибка включает следующие этапы:
- Противогрибковые препараты местного действия показаны в неосложненных случаях при ранней диагностике болезни. Используют влагалищные свечи (Миконазол, Сертаконазол, Гинезол, Гиналгин, Леворин, Пимафуцин, Залаин) или шарики (Изоконазол, Ламизил). Грибок, развивающийся внутри влагалища и на половых губах, лечат с помощью крема (Батрафен, Миконазол, Пимафуцин). При смешанной инфекции показаны комбинированные препараты (Полижинакс, Клион-Д100, Нео-Пенотран форте, Флуимуцил) в виде свечей.
 В запущенных случаях, а также при обширном поражении грибком, назначают системные противогрибковые средства в виде таблеток (Флуконазол, Клотримазол, Нистатин). В случае присоединения вторичной бактериальной инфекции терапию дополняют антибактериальными препаратами (в основном цефалоспорины или макролиды).
В запущенных случаях, а также при обширном поражении грибком, назначают системные противогрибковые средства в виде таблеток (Флуконазол, Клотримазол, Нистатин). В случае присоединения вторичной бактериальной инфекции терапию дополняют антибактериальными препаратами (в основном цефалоспорины или макролиды).- Антисептические растворы используют после водных процедур с целью предотвращения вторичного инфицирования. Доказали свою эффективность такие средства, как Хлоргексидин, Мирамистин, Фурацилин, марганцовокалиевый раствор.
- Антигистаминные препараты (L-цет, Диазолин, Лоратадин, Зиртек) принимают симптоматично при выраженном зуде или отечности. Антигистаминные средства часто комбинируют со стероидными (Нурофен, Мефенаминовая кислота, Бен гей). Помимо противовоспалительного эффекта, они обладают обезболивающим действием.
- Средства народной медицины в виде травяных отваров для спринцевания и обмывания влагалища используют симптоматично. Природными антисептическими, противовоспалительными и регенерирующими свойствами обладают: календула, ромашка, подорожник, зверобой, тысячелистник, листья березы и ореха, кора дуба или ивы. Нужно помнить, что растительные средства не заменят системной противогрибковой терапии.
В неосложненных случаях показано применение крема или геля с антимикотическим действием для обработки головки полового члена. При выраженных клинических проявлениях назначают прием противогрибковых препаратов системного действия (Фуцис, Флуконазол и другие). На время лечения следует ограничить половую активность до момента выздоровления.
Схему терапии и продолжительность приема лекарственных средств определяет врач на основе данных анамнеза. Лечение грибковой инфекции иногда может быть продолжительным. Не стоит доверять рекламе, которая убеждает в вероятности избавления от грибка с помощью одной таблетки. При лечении микоза корректируют схему приема антибактериальных или гормональных препаратов в случае имеющихся системных заболеваний.
Особого внимания требует лечение патологии в период беременности и лактации. Микоз у беременной или кормящей женщины чаще всего возникает из-за гормонального дисбаланса. В этом случае схема лечения направлена на местное применение противогрибковых средств и коррекцию рациона. Оставлять без внимания это заболевание нельзя.
Вагинальная грибковая, как и любая другая, инфекция в организме требует своевременной диагностики. Компетентный подход и комплексная терапия повышают шансы на быстрое устранение этого заболевания. Правильно подобранная схема лечения не только сократит срок выздоровления, но и предотвратит вероятность рецидивов болезни.
Профилактика заболевания вполне реально. Чтобы предупредить размножение грибка, медики рекомендуют:
- не использовать антибиотики без назначения доктора;
- соблюдать правила интимной гигиены во время менструации – заменять прокладку как можно чаще, не оставлять тампон во влагалище дольше 5 часов;
- отказаться от ношения нижнего белья, пошитого из синтетических тканей;
- соблюдать правила личной гигиены в общественных банях и саунах;
- использовать гели, предназначенные именно для интимной гигиены;
- в процессе курсового применения антибиотиков принимать препараты из группы пробиотиков, восстанавливающие микрофлоры организма; практиковать орошения влагалища только по назначению врача.
Профилактические меры
Для недопущения развития подобного заболевания необходимо:
- Не заниматься самолечением с применением антибактериальных препаратов. Лечение антибиотиками должен назначать только врач.
- Тщательно соблюдать личную гигиену. Своевременно менять прокладки во время критических дней. Не использовать тампоны дольше 5-ти часов. Гигиена половых органов два раза в день. Во время критических дней чаще.
- Ношение белья только из натуральных материалов.
- При посещении общественных бань, садиться на лавку, покрыв ее чистым полотенцем.
- Тщательно подбирать интимные гели в зависимости от уровня РН.
- Исключить половые контакты на время лечения.
- Исключить из рациона пряные, соленые, маринованные, сладкие блюда, а также выпечку.
- После лечения антибиотиками пропить курс пробиотиков. Они помогут нормализовать микрофлору организма.
- Употреблять больше свежих фруктов и овощей.
- Не увлекаться спринцеваниями.
Правильное и своевременное лечение позволит забыть о грибке влагалища. Не допустить рецидива можно, соблюдая простые правила профилактики.
Отзывы
Анжела: Когда у меня внезапно появились белые творожистые выделения, я сразу же обратилась за помощью к гинекологу. Подтвердили грибок. Я была очень удивлена, так как уверена в своем половом партнере. Никаких заболеваний и стрессовых ситуаций у меня не было. Но врач объяснил, что подобное явление может быть вызвано гормональным дисбалансом. Был назначен Фуцис в течение 1 недели и местная обработка влагалища мазью Клотримазол. По истечении 10 дней от грибка не осталось и следа.
Марина: Лечила микоз Флуконазолом (3 таблетки), Нистатином (по 1 таблетке 3 раза в день в течение недели) и Метилурацилом. Таблетку Метилурацила измельчала и соединяла с 1 ч. л. облепихового масла. Этой смесью обрабатывала влагалище до полного выздоровления.
Лариса: Грибковое заболевание влагалища у меня появилось после длительного лечения антибиотиками. Гинеколог назначил Фуцис и свечи Пимафуцин. Лечилась 2 недели. Дополнительно принимала витамины и пробиотики. Хороший эффект оказывает Бифидумбактерин. Нужно приготовить марлевые тампоны и смочить их в растворе Бифидумбактерина. Использовать до полного выздоровления. Этот метод абсолютно безопасен. Его часто назначают беременным женщинам при активизации дрожжевой флоры.