Как происходит заражение
При благоприятных условиях грибок на коже размножается очень быстро, что может привести к инфекционному заболеванию, в запущенных случаях требующему хирургического лечения. При этом пациенту достаточно трудно определить момент развития патологического процесса.
Инкубационный период длится от 5-7 дней до нескольких месяцев, после чего мицелий начинает активно разрастаться внутрь дермы. Старые нити постепенно распадаются и продуцируют появление новых спор грибов. Вредоносные вещества, выделяемые ими, способны проникнуть в кровь и вызвать интоксикацию и поражение внутренних органов
.
Все микозы в соответствии с источником инфекции можно разделить на две группы:
- Контагиозные. Заражение происходит при контакте со спорами грибков, обитающих во внешней среде.
- Оппортунистические. В нормальных условиях возбудители безвредны человека, болезнь развивается при иммунодефиците, нарушении баланса микрофлоры.
Контагиозные грибки делятся на три категории:
- Антропонозы. Источником заражения является человек.
- Зоонозы. Носителями грибков являются представители животного мира.
- Геофильные микозы. Естественная среда обитания возбудителей – почва, органические остатки. При попадании спор в ткани человека способны обитать и в них.
Проникновение грибковых патогенов в организм происходит посредством аэрогенного, контактного и алиментарного (через пищеварительный тракт) механизмов. Аэрогенные пути заражения представлены воздушно-капельным и воздушно-пылевым. Алиментарный – водным, пищевым, фекально-оральным.
К грибкам, поражающим человека особенно часто относятся возбудители дерматомикозов и микозов слизистых оболочек. К последним относятся:
- Candida albicans – возбудитель локальных и генерализованных форм кандидоза (молочницы), типичного оппортунистического заболевания. Для мицелиальной структуры характерно отсутствие перегородок в нитях.
- Cryptococcus neoformans – сапрофит, обитает в земле и фекалиях птиц. Путь заражения – аэрогенный. Заболевание характерно для носителей ВИЧ

Дерматомикозные грибы:
- Род Microsporum:
- M.canis – зооантропонозный вид, вызывающий микроспорию гладкой кожи, волосистой части головы и лица.
- M. gypseum – геофильный грибок, вызывающий микроспорию гладкой кожи и волосистой части головы.
- M. audouinii – возбудитель антропонозной микроспории тела и волосистой части головы.
- M. ferrugineum – антропофил, вызывает микроспорию волосистой части головы.
- Род Trichophyton:
- Tr. rubrum – возбудитель рубромикоза, чаще происходит поражение ногтей и промежутков между пальцами.
- Tr. mentagrophytes – зооантропофил, заражение происходит контактным путем.
- Tr. violaceum – антропофил, вызываемая патология – черноточечная трихофития.
- Tr. verrucosum. Поражает сельскохозяйственных работников, т.к. является зоонозным грибком.
- Epidermophyton flossum. Путь заражения контактный, реже – половой.
Места скопления большого количества патогенных микроорганизмов очень просто рассмотреть. Они имеют вид творожистых выделений. При этом удалить их несложно.
С каждым днем пораженных участков кожи становится все больше и больше, и в конце концов они начинают сливаться. В некоторых случаях в зоне опасности оказывается не только внутренняя часть рта, но и губы. Они тоже покрываются белым творожистым налетом.
- Род Microsporum:
- M.canis – зооантропонозный вид, вызывающий микроспорию гладкой кожи, волосистой части головы и лица.
- M. gypseum – геофильный грибок, вызывающий микроспорию гладкой кожи и волосистой части головы.
- M. audouinii – возбудитель антропонозной микроспории тела и волосистой части головы.
- M. ferrugineum – антропофил, вызывает микроспорию волосистой части головы.
- Род Trichophyton:
- Tr. rubrum – возбудитель рубромикоза, чаще происходит поражение ногтей и промежутков между пальцами.
- Tr. mentagrophytes – зооантропофил, заражение происходит контактным путем.
- Tr. violaceum – антропофил, вызываемая патология – черноточечная трихофития.
- Tr. verrucosum. Поражает сельскохозяйственных работников, т.к. является зоонозным грибком.
- Epidermophyton flossum. Путь заражения контактный, реже – половой.
Пути заражения и факторы риска
Человек может заразиться грибковой инфекцией в разных местах. Наиболее подверженными поражению являются области на коже или слизистых оболочках, которые не имеют защиты из-за своего повреждения. При попадании в такие зоны мицелий начинает активно распространяться.
Существует несколько путей заражений мицелием грибка:
- Контактно-бытовой. Заражение происходит при непосредственном попадании мицелия на кожный покров от инфицированного человека;
- Пищевой. Виновником инфицирования являются условно-патогенные грибы Кандида, которые при наличии благоприятных условиях начинают активно размножаться;
- Воздушный. Возбудители болезни попадают в дыхательные пути, из-за чего ими поражаются легкие;
- Половой. Заражение случается в момент интимной близости с инфицированным партнером.
Специалисты выделяют определенные причины и факторы, которые повышают вероятность заражения мицелием грибка:
- Частое посещение общественных мест (сауны, бассейны, бани);
- Использование в личных целях чужих маникюрных принадлежностей, которые не прошли стерилизацию;
- Ношение чужой обуви или одежды, а также использование не своего полотенца;
- Рукопожатие с инфицированным человеком.
В группу риска попадают люди, у которых ослаблен иммунитет из-за острых или хронических заболеваний. Они лишают человеческий организм естественной защиты, которая контролирует численность патогенной микрофлоры.
Мицелий легко переносится через зараженный инструмент при маникюре и педикюре
Пребывая в добром здравии дрожжевой грибок во рту «носит» добрая половина человечества (по статистике 50-60%). Организм их не замечает, а патоген не воспринимает человека как среду обитания, но как только нарушается антагонистический баланс и падает иммунитет, паразит оживает и стремительно реализует свой «коварный план» по разрушению носителя.
Чтобы узнать, как избавиться от грибка во рту, нужно понимать первопричины развития паразита, а они следующие:
- Беременность – гормональные нарушения, слабый иммунитет, нарушение обмена веществ.
- Болезни-спутники – ВИЧ, гепатит, туберкулез, сахарный диабет, онкология.
- Лекарства – воздействующие на печень препараты, грибок во рту после антибиотиков крайне сложно вылечить из-за вызванных ими существенных нарушений иммунитета.
- Вредные привычки, нехватка витаминов – разрушение баланса микрофлоры.
- Химическая и Лучевая терапия.
- Зубные протезы, мелкие травмы ротовой полости.
- Оральные контрацептивы и оральный секс в целом – первые нарушают гормональный фон, второй вызывает длительное соприкосновение благоприятствующих грибку слизистых (рта и члена/влагалища).
- Оральный контакт с животными – поцелуи, облизывание лица.
Как уберечься
Если человек хочет уберечь себя от заражения мицелием грибка, ему следует в повседневной жизни придерживаться определенных правил. С целью профилактики инфицирования микозом рекомендуется:
- Обзавестись личным полотенцем, мочалкой и прочими принадлежностями, которые необходимы для поддержания личной гигиены;
- Каждый день проводить проветривание обуви. Не нужно забывать регулярно менять носки;
- Во время посещения бассейна, бань, саун и прочих подобных мест надевать на ноги тапочки;
- Использовать специальные присыпки для ног. Это правило актуально для людей, которые страдают от излишней потливости в области стоп;
- Выбирать для себя белье и одежду исключительно из натуральных материалов. Не желательно надевать то, что слишком сильно облегает тело.
Чтобы избежать заболевания, необходимо позаботиться о собственном питании. Оно должно быть здоровым и полноценным. Необходимо включить в рацион йогурты с живыми бактериями, чеснок и продукты, которые содержат витамин В. Что касается сахара, молока, чая и кофе, то в этом лучше всего себя начать ограничивать.
Грибковые поражения кожи приносят пациенту не только эстетический дискомфорт: опасность для организма заключается в способности бактериальной микрофлоры выделять токсические вещества.
Наиболее уязвимыми местами для развития микозов считаются руки, ноги, верхний слой кожных покровов. Возбудители патологии – это нити мицелия (гифы), которые проникают в толщу эпидермиса и переплетаются между собой. Без своевременного лечения болезнь может привести к частичному или полному разрушению ногтевых пластин или к обширному повреждению эпидермального слоя.
Как лечить грибок во рту?
До того, как назначить лечение грибка во рту, врач должен поставить точный диагноз на основании жалоб пациента, лабораторного анализа соскоба со слизистой, клинического анализа крови, уровня сахара. Уже после того, как установлена картина, дерматолог (стоматолог, пародонтолог) составляет схему приема препарата и объясняет пациенту, как лечить кандидоз. Если грибок поражает другие органы, как вылечить болезнь скажет инфекционист или миколог. Лечение может быть общим (системным) и местным.
К полиеновым антибиотикам относят леворин, нистатин. Врач расскажет, как лечить грибок во рту таблетками, но обычный курс длится 10-14 дней, ежедневно принимают по 4- таблеток после еды. Таблетки рассасывают, чтобы лекарство дольше воздействовало на очаги поражения. Улучшения наступят на 5 день — количество налета уменьшится, эрозии затянутся. Если результат не оправдал ожидания, назначают таблетки амфоглюкамин дважды в день или амфотерицин внутривенно.
К имидазолам относятся эконазол, клотримазол, миконазол, назначают их по 50-100 мг ежедневно, курс длится от 1 до 3 недель. Конкретно – как и чем лечить грибок врач установит в зависимости от возраста больного и тяжести течения болезни.
Хорошо зарекомендовали себя средства противомикробного и противопаразитарного действия, способные остановить размножение грибков:
- Дифлюкан принимается один раз в день по 50-100 мг, курс – 1-2 недели;
- Флуконазол принимают 1 раз в день в количестве 200-400 мг;
- Декаминовая карамель рассасывается по 2 шт. в день, курс длится 2 недели;
- Низорал в таблетках назначают по 200 мг ежедневно на протяжении 2-3 недель.
Для укрепления организма пациенты принимают витамины В, С, РР. В течение месяца показан прием глюконата кальция, способного уменьшить проявление аллергии. Также от аллергических реакций на жизнедеятельность грибков назначают супрастин, димедрол и другие. Параллельно принимают препараты железа. Быстрее вылечиться поможет кандидозная вакцина, препараты метилурацил, пентоксил.
Может создаться обманчивое впечатление, что грибковые заболевания малоопасны и часто ухудшается только косметическое состояние. Это далеко не так, в запущенных случаях возможно развитие серьезных осложнений. В связи с этим целесообразно проводить лечение микозов только под контролем врача соответствующей заболеванию специальности: дерматовенеролога, инфекциониста, стоматолога и т.д.
Лечение нитей мицелия преимущественно осуществляется на этиологическом уровне, симптоматическая терапия направлена на снятие зуда, гиперемии, психического напряжения. При присоединении вторичной инфекции показано применение антибактериальных препаратов. Современная медицина располагает располагает большим числом противогрибковых средств:
- Полиены:
- Нистатин, Леворин – для лечения кандидоза;
- Амфотерицин, Натамицин – препараты широкого спектра действия.
- Аллиламины:
- Тербинафин – антимикотик для терапии онихомикозов, кожного грибка;
- Нафтифин – препарат для местного применения.
- Азолы. Все препараты, кроме Кетоконазола предназначены для локальной терапии.
- Клотримазол, Миконазол, Оксиконазол – лечение различных форм кандидоза, трихофитии, микроспории, эпидермофитии.
- Бифоназол, Кетоконазол. Обладают широким спектром антимикотической активности.
- Триазолы (Флуконазол, Итраконазол) . Противогрибковые средства нового поколения. Низкотоксичны.
- Морфолины: Аморолфин – препарат обширного спектра активности для наружного использования в виде лака, спрея, крема, мази.
- Пиримидины: Флуцитозин – лечение кандидозов, аспергиллезов, криптококкоза.
- Гризеофульвин – узкоспецифичен в отношении эпидермофитии.
- Полиоксины: Никкомицин Z – активен в отношении эндемичных грибков.
- Эхинокандины: Каспофунгин – антиспергиллезный препарат резерва.
Аппаратное лечение
Аппаратное лечение грибка ногтей осуществляется при помощи лазера. Физиотерапия особенно эффективна в рамках комбинированного лечения грибка, так как при отсутствии медикаментозной терапии сохраняется возможность недостаточной эрадикации возбудителя, что вызовет рецидив заболевания. Кроме того, к аппаратным методам можно отнести медицинский педикюр: мицелий грибка удаляется с ногтей механическим способом, после чего наносятся антимикозные средства в виде лаков.
Народные средства
Обращение к опыту народной медицины менее предпочтительно, чем лечение медикаментами. В любом случае рекомендуется консультация специалиста. Мицелий на коже и ногтях можно попытаться лечить при помощи:
- водных и спиртовых растворов прополиса: ванночки или компрессы.
- лука и чеснока: пораженные участки кожи смазываются соком, на ногти накладываются примочки.
- обработки березовым дегтем.
Какие болезни вызывает мицелий грибка?
Грибок на лице – серьезный косметический дефект
Мицелий вызывает грибковые поражения кожи, ногтей, слизистых оболочек и внутренних органов. Точные симптомы и вид заболевания зависят от локализации поражения.
Микозы на коже бывают поверхностными и глубокими. Поражение ногтевых пластин называется онихомикозом. Это заболевание поражает ногти рук и ног. Грибок на слизистой половых органов называется молочницей. Болезнь больше характерна для женщин, мужчины могут быть переносчиками, но симптомы заражения дрожжевым грибком у них возникают очень редко.
Особую опасность представляют глубокие системные микозы. Они поражают не только кожу человека, но и внутренние органы. Грибковое заражение может влиять на пищеварительную систему, вызывать заболевания дыхательной системы. В особо тяжелых случаях развивается грибковое поражение мозга, которое сложно поддается лечению и может стать причиной развития тяжелых цереброваскулярных нарушений.
Микозы гладкой кожи

Заболевание развивается при попадании мицелия на кожу, чаще всего в паховых складках или подмышечных впадинах. Возбудителем являются дрожжевые или плесневые грибки. Симптомы микоза гладкой кожи:
- образование очагов воспаления;
- покраснение эпидермиса;
- зуд и шелушение;
- мелкая сыпь в пораженных складках.
Микоз гладкой кожи отличает сезонность – чаще всего заболевание развивается в жаркое время года. Это связано с обильным потоотделением в жару, благодаря которому на коже создаются благоприятные условия для размножения спор грибка.
Причины заражения разнообразные – от контакта с инфицированным человеком, до пренебрежения личной гигиеной.
Заболевание, известное как стригущий лишай, развивается вследствие заражения дерматофитами. Эти грибки попадают на кожу после контакта с больным животным или инфицированным человеком. Стригущий лишай характеризуется следующими симптомами:
- образование очага правильной формы;
- изменение цвета кожи и обильное шелушение;
- сильный зуд;
- выпадение волос в зоне поражения.
Особую опасность представляет стригущий лишай на голове, так как может спровоцировать развитие очаговой алопеции.
Грибок на слизистых
Одним из мест проявления кандидоза являются губы и слизистая оболочка рта
Грибницы мицелия появляются не только на коже, но и на слизистых оболочках, если в организм попал дрожжевой грибок. У взрослых патология поражает чаще всего половые органы, у детей возможно развитие дрожжевого грибка на слизистой оболочке рта.
Дрожжевой грибок у женщин – это молочница или кандидоз влагалища. Симптомы заболевания: покраснение половых органов, сильный зуд, густые светлые выделения, специфический кисломолочный запах. У мужчин молочница редко проявляется специфическими симптомами и обычно протекает в скрытой форме. В случае ослабления иммунитета возможно появление светлого налета на головке полового члена, белых выделений, сильного зуда.
У детей кандидоз проявляется на слизистой оболочке рта. Путь заражения – от инфицированной матери к ребенку. Характерные симптомы заболевания:
- светлые налет на языке;
- покраснение слизистой;
- боль при приеме некоторых продуктов.
Налет при молочнице легко счищается, однако образуется повторно через несколько часов. Это заболевание хорошо поддается лечению при своевременном обнаружении, однако может переходить в хроническую форму.
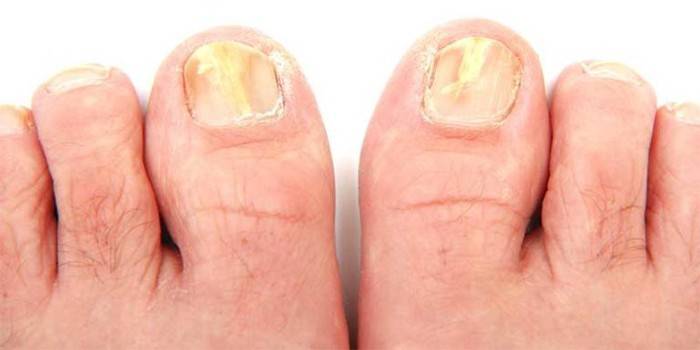
Онихомикоз
Заболевания, вызванные попаданием мицелия грибка на ногти, сложно лечатся и называются онихомикозом. Заражение происходит при ношении чужой обуви, использовании предметов личной гигиены или посещении общественных мест с повышенной влажностью. Характерные симптомы:
- утолщение ногтевых пластин;
- изменение цвета ногтей;
- отслаивание и деформация пластинок;
- появление неприятного запаха.
Онихомикоз вызывают дрожжевые и плесневые грибки, которые разрушают кератин в ногтевых пластинах. Это заболевание характеризуется медленным течением и длительным лечением. Полностью избавиться от грибка можно лишь тогда, когда отрасли здоровые ногтевые пластины. Онихомикоз является достаточно распространенной эстетической проблемой, но грибок с ногтевых пластин практически никогда не распространяется на весь организм, а локализуется только на руках или ногах.
09.05.2017
Если вы обнаружили у себя мицелий грибка, стоит как можно скорее обратиться к врачу за подробной диагностикой. Очень важно незамедлительно начинать лечение – это поможет не допустить развития поражения, а также серьезных осложнений. При отсутствии лечения человек может столкнуться с полным разрушением ногтевых пластин. Также фрагменты возбудителя могут попасть в кровь, что вызывает повреждения внутренних органов.
Если для мицелия будут сформированы благоприятные условия, он запросто начнет размножаться и на кожном покрове. Это приведет к серьезному инфекционному процессу, который требует даже хирургического лечения. Нужно отметить, что после заражения человек долгое время не ощущает никаких симптомов. После того, как возбудитель приживется в организме, его развитие можно разделить на несколько стадий: инкубационный период, момент роста, рефракция и период обратного развития.
Инкубационный период обычно занимает 5-7 дней, после чего грибок начинает прорастать вглубь кожи и распространяет под ней ветвистый мицелий. Со временем он начинает затрагивать все большие и большие участки. Старые нити начинают распадаться на многочисленные споры. Процесс развития нитей мицелий в волосистой части головы всегда протекает по-разному – все зависит от индивидуальных особенностей организма.
Причины появления
Если анализы показали у вас наличие мицелия грибка, то необходимо незамедлительно обращаться к врачу за установлением наиболее эффективного способа лечения. Помните, чем раньше вы начнете медикаментозную терапию, тем легче и быстрее удастся избавиться от поражения. Нужно учитывать, что такое поражение – это повод для серьезной медикаментозной терапии, которая поможет не допустить развития осложнений в будущем.
Подхватить нити мицелия человек может абсолютно в любом месте. Даже если вы постоянно моете руки и соблюдаете правила личной гигиены, это не гарантирует вам стопроцентную защиту от заражения. Несмотря на это, некоторые люди гораздо больше предрасположены к такому заболеванию, чем другие. Особо внимательными к состоянию своего кожного покрова должны быть те, кто страдает от повышенной потливости, носит тесную и синтетическую одежду или обувь, имеет ослабленный иммунитет или серьезные хронические заболевания. Также среди факторов, которые могут спровоцировать развитие грибницы на коже, выделяют:
- Регулярное посещение бань, саун и бассейнов – мест, где постоянно повышена влажность и температура. В такой среде грибок чувствует себя максимально комфортно, он быстро начинает размножаться и распространяться. Не забывайте надевать резиновые сланцы при посещении подобных мест.
- Использование чужих или грязных инструментов для маникюра.
- Контакт с зараженным человеком.
- Ношение чужой одежды, обуви, сон на использованном белье.
- Пользование чужими полотенцами.
Методы терапии
Лечение нити мицелия на ногтях и кожных покровах проводится различными способами. Легкие стадии патологии вылечиваются мягкими наружными средствами, рецептами нетрадиционной медицины.
Более запущенные случаи грибковой инфекции требуют применения комплексной терапии.
Процедуры
Физиотерапевтические процедуры показаны в качестве составляющей комплексной терапии нитей мицелия. Для укрепления иммунной защиты, поддержания жизненных сил организма, угнетения воспалительного процесса показана импульсная терапия.
В целях улучшения самочувствия, избавления от кожного зуда, успокоения, восстановления кожи врач назначает больному пройти курс лечебных ванн. Криотерапия или воздействие холодом повышает резистентность к вирусной и грибковой инфекции, дополнительно проявляется противовоспалительный эффект.
Активное распространение мицелия грибков по коже требует проведения парафиновых аппликаций. Метод помогает поврежденным участкам эпидермиса быстрее восстановиться. Следует знать, что любые физиотерапевтические процедуры хорошо помогают только при начальных стадиях патологического процесса.
Препараты
Антимикотические препараты имеют ряд противопоказаний и часто дают побочные реакции организма. По этой причине они обязательно должны назначаться дерматологом. Параллельно больной должен соблюдать диету, принимать средства для защиты печени.
Среди действенных аптечных препаратов выделяют:
- Пимафуцин;
- Микосептин;
- Флуконазол;
- Интраконазол.
Пимафуцин является противогрибковым, антибактериальным средством, производится в форме таблеток, мази. Действующие вещества уничтожают дрожжевые грибы, хорошо справляются с заболеваниями ногтевых пластин и кожных покровов.
Мазь Микосептин состоит из цинка и ундециленовой кислоты. Компоненты работают против дерматофитов, способствуют восстановлению верхнего слоя кожных покровов. Флуконазол лечит преимущественное большинство микозов, капсулы и таблетки Итраконазол рекомендованы против дерматофитов, плесневых, дрожжевых грибков.
Народные средства
На ногах лечат также и народными средствами. С равной эффективностью может применяться: лопух, черная редька, шалфей, мандарин, одуванчик, эхинацея.
Из лопуха готовят примочки, измельченные листья заливают кипятком, настаивают в течение 10 минут. Мандарин используют для протирания пораженных грибками участков кожи, из редьки делают лечебные настои, чеснок необходим для ванночек, также его употребляют внутрь.
Рецепты нетрадиционной медицины предлагают устранять нити мицелия на коже при помощи шалфея. Настой лекарственного растения обладает мощным противогрибковым действием. Из лопуха, двудомной крапивы, перечной мяты, одуванчика можно приготовить целебный квас, он укрепит иммунитет, поможет бороться с заболеваниями.
Предложенные методы имеют право на существование, однако достигнуть полного избавления от нитей мицелия и спор грибка вряд ли удастся. Варианты лечения оправданы только при условии отсутствия под рукой медикаментов против грибков, при необходимости экстренно обработать ногти, покровы.
Как правило, оперативное вмешательство проводится в самых запущенных случаях онихомикоза, когда консервативные методы не дают положительной динамики заболевания. Тяжелые поражения грибковой инфекцией требуют удаление ногтя стандартными способами или при помощи лазера.

Классическое удаление ногтя проводится с использованием местной анестезии. Лазерное лечение предусматривает удаление только верхнего слоя ногтевой пластины. При правильно проведенной операции исключается повреждение матрикса, ничего не препятствует росту здорового ногтя. Положительные отзывы получило именно лазерное лечение, оно легче переносится и не требует длительного восстановления.
Лечить проявления грибка на языке можно только после тщательного обследования. Для этого нужно обратиться к стоматологу, который проведет визуальный осмотр и назначит лабораторные тесты. Для подтверждения диагноза необходим соскоб с очагов поражения, чтобы выявить тип возбудителя инфекции. Если есть подозрения, что болезнь проникла в желудок, врач может потребовать дополнительные анализы:
- мазок из горла;
- эндоскопию желудка и пищевода.
На основании полученных данных он назначает индивидуальную схему лечения, которой нужно строго придерживаться. Несоблюдение рекомендаций может спровоцировать переход болезни в хроническую форму и поражение грибком других частей тела.
Терапия включает в себя лекарственные препараты для внутреннего применения и наружной обработки ротовой полости. В качестве вспомогательных средств многие врачи рекомендуют рецепты народной медицины, которые хорошо снимают воспаление, угнетают развитие грибка и обезболивают.
При обширных очагах поражения требуется системное медикаментозное лечение. Для приема внутрь необходимы антимикотики.
Их разделяют на 2 вида:
- Полиеновые антибиотики. Это мощные препараты, уничтожающие грибок не только в ротовой полости, но и во всем организме. Они способствуют исчезновению творожного налета на языке, заживляют микротрещинки и эрозии. В эту группу входят Леворин, Нистатин, Амфотерицин В.
- Азолы. Обладают сильным фунгицидным и фунгистатическим свойством и быстро останавливают развитие грибка рода Candida в организме. Наиболее эффективными из них являются Миконазол, Клотримазол, Кетоконазол, Флуконазол, Итраконазол.
Лекарственный препарат и продолжительность лечения подбирает врач. В среднем оно варьируется от 1 до 2 недель. Начав терапию, нужно пройти ее до конца, чтобы избежать рецидива, который обязательно возникает, если грибок уничтожен не полностью.
Для повышения защитных сил организма назначают витамины С, РР, группы В и глюконат кальция. Они восстанавливают нормальную кислотную среду во рту, укрепляют иммунитет и улучшают общее самочувствие.
В терапию включают антигистаминные средства, например, Супрастин или Фенкарол, препараты железа, Ферроплекс и лекарства, стимулирующие выработку лейкоцитов и гамма-глобулинов, Пентоксил, Метилурацил.
Местные препараты
Для наружной обработки используется Фукорцин, эффективный при поверхностных микозах.
- Перед процедурой нужно смочить стерильный тампон в масле чайного дерева и аккуратно обработать им язык, внутренние стороны щек и другие области поражения, снимая белый налет.
- Затем ватной палочкой нанести Фукорцин на больные участки, не захватывая здоровые слизистые оболочки.
- Через 2 часа после нанесения ротовую полость следует тщательно прополоскать теплой водой.
- Обработки нужно проводить 3 раза в день, курс не больше 10 дней.
- Фукорцин для лечения грибка на языке нельзя применять во время беременности и детям до 2 лет.
Для обработки микоза во рту подходит Люголь и Йодицирин. Эти препараты нужно применять аналогично Фукорцину.
Чтобы предотвратить развитие бактерицидной инфекции, врач часто выписывает таблетки Лизак или Лизоцим. Их следует медленно рассасывать, положив под корень языка, до полного растворения.
Если белый налет и трещинки наблюдаются на губах, рекомендуется Левориновая или Нистатиновая мази. Средства нужно наносить дважды в день, аккуратно втирая в пораженные области не меньше недели. В тяжелых случаях курс лечения может быть продлен до 1 месяца.
Вылечить болезнь помогают щелочные растворы и тщательная дезинфекция языка. Регулярная обработка ранок позволяет остановить размножение кандид и ускорить регенерацию тканей.
Для полосканий подходит бура в глицерине (натрия тетраборат). Ее можно приобрести в аптеке в виде 20% раствора.
- Перед процедурой нужно обязательно убрать корочки с языка, размягчив их маслом и вытерев марлевым тампоном.
- Чтобы провести полоскание, надо в 250 мл остывшей кипяченой воды всыпать столовую ложку соли и чайную ложку буры в глицерине.
- Размешать и использовать 2 раза в день.
Для дезинфекции полезна борная кислота. Ее 2%-ный водный раствор применяется для протираний пораженных участков и полоскания 3—4 раза в день.
Хорошее средство против белого налета на языке у взрослых и детей — Йодинол. Это эффективный антисептик, уничтожающий бактерии и дрожжевые грибки, состоящий из молекулярного йода и поливинилового спирта. Для полосканий препарат надо развести в воде (пропорции: 1 столовая ложка на 200 мл). Детям количество средства нужно уменьшить наполовину. Обработку проводят 3—4 раза в день не больше 5 дней.
Народные методы
В комплексе с традиционным лечением рекомендуются народные рецепты. Они помогают быстрее справиться с болезнью и уменьшают симптомы.
- Можно воспользоваться луковым соком. Средство наносят на предварительно очищенные от пленок слизистые оболочки 3 раза в день в течение недели.
- Устранить заразную болезнь помогает натуральный загустевший мед. Его полезно медленно рассасывать, положив небольшое количество под язык, либо наносить непосредственно на очаги поражения на 15—20 минут.
- Унять симптомы кандидоза можно мякотью алоэ. Надо поместить срезанный нижний лист растения в холодильник на пару часов. Затем вымыть и обрезать наружную часть листа, оставив нежную мякоть. Ее требуется приложить к языку и постараться не снимать полчаса. Способ приносит быстрое облегчение, убирает болезненные ощущения и жжение. Допускается протирать ротовую полость соком, смешав его с натуральным медом 1:1.
Лечение кандидоза полости рта у взрослых
Дрожжевая инфекция молочница (кандидоз), различна по своей симптоматике. От жёлтого, кремового, белёсого цвета полости рта, до творожистой консистенции белого, плотного налёта на слизистой рта, губах. Молочница ротовой полости вызывает потерю вкусового спектра, повышенную чувствительность к копчёной, острой, кислой пище вызывая боль, жжение и оставляет очень неприятный вкус в ротой полости, вместе с плохим запахом изо рта (галитоз).
Попытка стереть белёсые плотные налёты приводит к тому, что поверхность языка и внутренних слизистых стенок щёк начинает кровоточить, появляются красные воспалительные очаги инфекционно пораженных местах, слизистая оболочка ротовой полости приносит болевые ощущения, не только в момент приёма пищи, питья, а даже в спокойном состоянии.
Малыши, страдающие молочницей ротовой полости вызывают сильные раздражения нежной кожи, и вылечить из различными медицинскими мазями достаточно сложно, фактически нереально.
Ротовой кандидоз обязательно нужно лечить, так как этим он может не ограничиться. Попадая из полости рта в желудочно-кишечный тракт, инфекционные бактерии распространяются на различные органы.
Перед назначением лечения ротовой полости доктор ставит диагноз. Он слушает жалобы больного, производит соскоб из полости рта, отправляет сдавать анализ крови, по которому узнает уровень сахара в крови. После изучения анализов врач назначает схему лечения. Чтобы качественно ликвидировать кандидоз рта у взрослых, доктор начинает с лечения хронических заболеваний. Больному необходимо избавиться от следующих болезней:
- заболеваний пищеварительной системы;
- лейкоза;
- сахарного диабета.
Кандидоз во рту лечит стоматолог или пародонтолог. Если грибы распространились на другие органы, лечение проводит миколог или инфекционист. Различают местное и общее лечение кандидоза полости рта.
- Что такое нити гриба псевдомицелия
- Бластоспоры и нити псевдомицелия дрожжеподобных грибов Candida
- Нити псевдомицелия в мазке на флору в большом, в умеренном и скудном количестве
- Нити псевдомицелия в кале у ребенка и взрослого
- Что назначают для лечения
Кандидоз (candidosis; синонимы: кандидамикоз, поверхностный бластомикоз, соормикоз, candidiasis, moniliasis, oidiomycosis) — инфекционное заболевание кожи, слизистых оболочек и внутренних органов, вызываемое нитями дрожжеподобных грибков (грибы рода Candida).
Грибок представляет собой одноклеточный аэробный (нуждающийся для жизнедеятельности в воздухе) организм округлой или удлиненной формы. Диаметр его составляет около 1.5-10 мкм.
Кандиды не образуют истинного мицелия, но образует псевдомицелий. В отличие от истинного мицелия нити псевдомицелия не имеют общей оболочки и перегородок, а просто плотно соприкасаются между собой.
Псевдомицелий представляет собой нити из слабосвязанных между собой удлиненных клеток с бластоспорами – своеобразными «почками», присоединенными к перетяжкам псевдомицелия.
Размножается Candida бесполым путем (почкованием) и образует бластоспоры. Оптимальными для развития являются условия: температура 20-37°С и pH 5.8-6.5.
Микроорганизмы могут длительно переносить смещение в кислую сторону, 2.5-3.0, однако развитие их при неблагоприятных условиях замедляется. Длительная температура выше 50°С губительна для Candida. При кипячении они гибнут в течение нескольких минут.
восточный сосальщик ланцетовидный сосальщик печеночная двуустка сибирский сосальщик острицы аскариды головные вши лямблии сибирская двуустка кошачья двуустка кровяные сосальщики бычий и свиной цепни
Как и грибы Candida, бластоспоры обнаруженные в мазке, свидетельствуют о заражении организма кандидозом – заболеванием, которое поражает слизистые и ткани организма.
В результате мазка медик может получить информацию о балансе бактерий и наличии бластоспор в матке и влагалище. Повышение лейкоцитов и эритроцитов свидетельствует о наличии в организме воспалительных процессов.
Клетки данного вида представляют собой зародыши круглой или овальной формы, образовавшиеся от материнского организма путем почкования. Бластоспоры обычно находятся в местах соединения клеток.
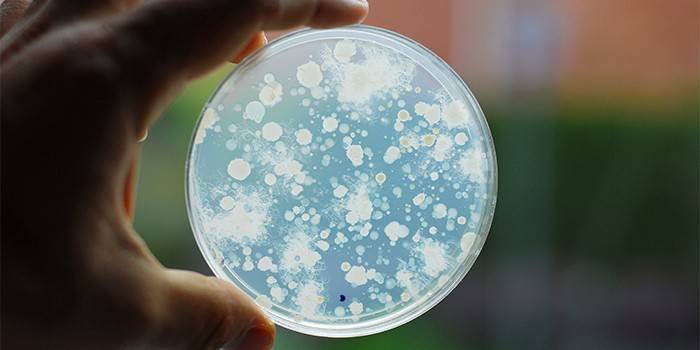
Для лабораторного подтверждения кандидоза используют посев и микроскопическое выявление Candida в мазке на флору. Используются также выявление ДНК Candida методом ПЦР.
Определение IgG в крови дает положительный результат (большое кол-во нитей псевдомицелия) в большинстве случаев системного кандидоза (чувствительность и специфичность теста составляют около 80%).
Но результатов серологического тестирования для подтверждения диагноза инвазивного кандидоза недостаточно.
Положительный результат теста не исключает причин появления специфических IgG, обусловленных колонизацией слизистых (поверхностный кандидоз).
Отрицательный результат теста (умеренное и скудное кол-во грибка) достаточно веско свидетельствует против наличия глубокого кандидоза (негативная предсказательная ценность теста — 96%). Результаты исследования следует интерпретировать с осторожностью у лиц с иммуносупрессией и нарушением образования антител. При сепсисе иммунитет может быть настолько ослаблен, что антитела к Candida в детектируемом количестве не образуются.
Грибки кандидам могут обнаруживаться как в кале у взрослого, так и у ребенка в ходе бактериологического исследования пробы. Чаще всего их обнаружение служит симптомом того, что развивается сильный дисбактериоз.
Дисбактериоз может возникнуть в результате приема антибиотиков, которые убивают полезные бактерии в кишечники и вызывают серьезные нарушения его микрофлоры. В результате этих нарушений слизистая становится уязвима для грибов, так как полезные бактерии, которые могли бы ее защитить, погибли в результате приема антибиотиков.
https://www.youtube.com/watch?v=_R0UbjUvrTc
При наличии нитей грибов в кале, у больного человека наблюдается жидкий стул с характерными комочками слизи, болезненность в области пупка, частая диарея (до 10 раз/сутки), повышенная температура тела, плохой аппетит. В случае если кандидоз никак не лечили в течение длительного времени, у больного может возникнуть зуд заднего прохода.
Опасности кандидоза особенно подвержены дети в первые годы своей жизни. В частности, это груднички, которые питаются грудным молоком мамы. Если обнаружили кандиду в кале у грудничка, это означает, что у ребенка кишечный кандидоз, который он приобрел еще, будучи в утробе матери.

Если у грудничка в области анального отверстия можно заметить влажные бугорки, которые размножаются очень быстро, сливаясь в одно целое — ребенок болен.
Народное лечение не отменяет необходимости обращения к специалисту, но помогает уменьшить или устранить дискомфорт и болезненность, покраснение, снять грибковый налет:
- Чай из календулы. Столовую ложку цветков календулы залить кипятком и настаивать не менее часа, либо в стакане воды развести чайную ложку спиртовой настойки растения. Применять для полоскания через каждые 3-4 часа не менее 2 недель. Эфирные масла, растительные антибиотики и фитонциды снимают воспаление и боль;
Чай из цветков календулы
- Сок лука, полыни и чеснока. Использовать для смазывания воспалительных очагов 2-3 раза в день. До нанесения состава необходимо удаление налета. Результат заметен через неделю, курс лечения 2-3 недели. Фитонциды повышают иммунитет и убивают грибки;
- Сок калины и клюквы. Содержит природные антибиотики и витамины. Сок ягод необходимо держать во рту или использовать для полосканий. Курс лечения 30 дней;
- Сок моркови. Применяется для полосканий, содержит фитонциды, эфирные масла и витамины, укрепляет слизистые оболочки. Использовать по половине стакана сока около 4 раз в день, курс лечения 30 дней;
- Отвар зверобоя. Используется для полоскания очищенного от налета рта. Столовую ложку растения залить водой и кипятить 10 минут. Полученный состав применять для полоскания 5-6 раз в день не менее 2 недель. Противомикробное и заживляющее средство;
- Отвар багульника. Около 20 грамм сухого растения залить кипятком и проваривать 15 минут. Курс лечения зависит от серьезности недуга, но облегчение наступает уже через 5 дней. Противогрибковое средство;
- Масляные аппликации. Пропитать шестислойный кусок марли линиментом алоэ, маслом облепихи, оливы и шиповника. Аппликацию прикладывать к области поражения на 15 минут, курс лечения 2 недели. Ранозаживляющее, обезболивающее, противовоспалительное и иммуномодулирующее средство;
- Отвар коры дуба. В стакан воды добавить 20 грамм коры, прогревать на водяной бане полчаса. Марлевый тампон смочить в отваре и прикладывать к области поражения. Повторять 3-4 раза в день, курс лечения 3 недели. Можно делать полоскания 6-8 раз в день. Отличается дубильным и вяжущим действием, останавливает попадание грибка в глубокие слои слизистой оболочки;
Отвар из коры дуба
- Мед. Перед использованием необходимо удалить налет во рту. Необходимо рассасывать чайную ложку густого меда во рту. Повторять 3-4 раза в день, курс лечения около месяца;
- Отвар корней петрушки. Столовую ложку сырья залить холодной водой, довести до кипения, настаивать 60 минут. Принимать 2 столовые ложки состава 5-6 раз в день, можно полоскать рот или выдерживать отвар во рту. Эфирные масла и флавоноиды способствуют избавлению от грибков;
- Отвар семян укропа. Столовую ложку сухих семян растения залить полулитром кипятка и настаивать 60 минут. Остудить, затем процедить состав. Принимать по трети стакана 3 раза в день на голодный желудок. Ранозаживляющее и бактерицидное средство.
Нити псевдомицелия и бластоспоры в мазке у взрослых и детей
По степени чистоты гинекологического мазка, а их всего четыре, определяют наличие воспалительного процесса в женском организме:
- Первая. Такая степень чистоты встречается у двух категорий: у практически здоровых женщин (отсутствуют хронические и острые воспалительные болезни половых органов) и у девочек, которые не ведут половую жизнь. Показатели: лактобактерий достаточное количество, кислая pH влагалища, лейкоцитов 0–5.
- Вторая. При этой степени чистоты терапия не назначается. Рекомендуются профилактические мероприятия для повышения иммунного статуса с целью недопущения развития воспалительных процессов. Показатели: высевается микрофлора влагалища смешанная (присутствуют как нормальные, так и болезнетворные микробы), кислая pH влагалища, лейкоцитов пять – десять, слизи и плоских эпителиальных тканей умеренное количество.
- Третья – это значит, что в половых органах женщины имеется воспалительный процесс и требуется немедленное лечение. Показатели: лактобактерии практически отсутствуют, вирулентной микрофлоры и клеток эпителия повышенное количество, слабокислая или щелочная pH влагалища.
- Четвертая степень – высокий уровень опасности. По результатам лабораторных исследований врач назначает дополнительное обследование с целью исключить опасные, в том числе и онкологические болезни половых органов женщины. Показатели: лактобактерии не высеваются, щелочная pH влагалища, микрофлора полностью патогенная, лейкоцитов огромное количество.
Осложнения
- Распространение процесса на всю поверхность полости рта. Воспаление под налетом и язвы провоцируют сильную болезненность слизистой оболочки. Это затрудняет прием пищи, глотание слюны. Влияет на общее состояние, повышая температуру тела и ухудшая самочувствие голоданием и плохим настроением.
- Присоединение вторичной инфекции. Воспаленные органы и ткани очень восприимчивы к другим инфекционным агентам. Особенно легко им проникнуть через язвы и трещины с кровотечением.
- Сепсис. Проникновение кандид в общий кровоток. Тяжелое состояние человека, сопровождается общим истощением организма, распространением грибков по всем органам и тканям. Лечение таких пациентов проводится только в отделениях реанимации. Без специальной терапии такое состояние является летальным.
Молочница на языке у детей и взрослых (Кандидозный глоссит): причины, симптомы и лечение в домашних условиях
Кандидоз во рту, причины, которые могут вызывать это заболевание
Как было написано выше в одной из форм кандидоза, а именно Ангулярный стоматит, кандидоз может быть вызван грязными руками, немытыми овощами, фруктами, ягодами, преимущественно в детском возрасте.
На стоматит в уголках рта, может появиться и после посещения стоматолога. Проводя стоматологические процедуры такие как удаление, пломбировка, протезирование и другое, чаще всего соприкосновение с слизистой уголков рта, может сопровождаться попаданием через микро трещинки, каких либо инфекций которые могут быть в воздушных потоках, либо через некачественно обработанный медицинский инструмент. Передача инфекции от предыдущего пациента. Такие случаи очень не значительны, но имеет место быть.
При нормальном, обычном содержании дрожжей Candida albicans, которые присутствуют у всех людей в нормальных показателях, в том числе и в ротовой полости, существуют при их контроле полезными бактериями. Полезные бактерии «следят» за уровнем всевозможных видов бактерий, в том числе и кандидозом. Но при определённых дисфункциях организма, происходит сбой работы полезных бактерий и тогда происходит нарушение микрофлоры. Нарушение микрофлоры, слизистой это, благоприятная среда для роста дрожжевых грибов рода Кандида.
Кандидоз, она же молочница, которую в низкой степени могут вызвать также заражение грибами Candida tropicalis, Candida glabrata.
Попробуем позобраться, что же все-таки представляет собой микроорганизм CANDIDA. Кандида – семья одноклеточных микроорганизмов. Относящиеся к так называемым несовершенным грибам. Почему несовершенным? Все остальные грибы рода Candida селятся группами, образуют своего рода колонии (мицелии), а этот инфекционный микроорганизм является единоличником и растёт в специальной сумке внутри клетке заражаемого органа.
Ещё одна интересная особенность есть у гриба кандиды. Как только для них начинается неблагоприятная среда, условия размножения в человеческом организме (противогрибковая терапия), он тут же покрывает свою оболочку плотным защитным слоем и образует хламидоспоры. Кандида умеет приспосабливаться к различным воздействием окружающей среды. С лёгкостью передается различными способами, от одного человека к другому.
Так как Кандида является самым распространённым среди инфекционных бактерий, наиболее часто и вызывает заболевание. В нормальной микрофлоре, где грибок в нормальных показателях живет в организме, не является активным, являясь частью нормального состояния микрофлоры. Овальная или круглая форма у дрожжевого гриба в неактивном состоянии.
При изменениях в сторону размножения грибов кандиды, они начинают меняться, существенно меняется их форма с круглой на продолговатую, палочкоподобную. Палочки начинают непрерывно делиться и размножаться. Делясь, они образовывают ряд цепочек псевдомицелий.
Проникая в середину эпителия покрывающей слизистую рта и всей глотки, начинает активно размножаться, и попутно разрушать здоровые клетки слизистых оболочек. Сухость, боль, жжение в ротовой полости вызвано выделяющимися специфическими ферментами грибов, которые разрушают методом расщепления белки, углеводы и жиры человеческих клеток. Чем сильнее идёт процесс разрушения слизистой оболочки рта, тем неприятнее становятся все выше перечисленные симптомы.
Что же может так снизить содержание полезных бактерий и увеличить дрожжевые грибы. Провокаторами молочницы могут быть кортикостероидные препараты, антибиотики, постоянная сухость в ротовой полости, повышение давления (кровяное давление), повышенный уровень сахара в крови.
- Диабет – повышение, высокий уровень сахара в крови.
- Кортикостероидные препараты – препараты являющиеся, производными кортизола, человеческого гормона. Обезболивание и подавления воспаления основные функции этих препаратов.
- Антибиотики – группа веществ принимающиеся для подавления негативной бактериальной микрофлоры.
- Сухость в ротовой полости – медицинским термином сухость во рту называют ксеростомия. Ксеростомия существенно уменьшает нормальные объемы выработки, выделения слюны. Как следствие воспаление мягких тканей, из-за малого объема выделяемой слюны раздражается мягкая ткань слизистой рта, образуются микротрещинки. Любое поражение слизистой приводит к хорошей пропускной способностью для инфекционных бактерий.
Заниженное содержание витаминов группы В, С (РР), они синтезируются бактериями организма.
- Дисбактериоз кишечника – нарушение полезное микрофлоры слизистой кишечника, неминуемо приводит к наличию фактора заболевания кандидоз.
- Протезный стоматит – развитие молочницы зачастую связанно ношением зубных протезов. Под протезы очень часто попадает пища. Скопившаяся пища под протезом подвержена под влиянием кислой и щелочной среде ротовой полости, разлагаться, вызывать рост бактерий. Воспаления тканей ротовой полости приводит к размножению грибов рода Кандида.
- Курение – курение влияет на инфицирование кандидоза во рту. Результатами исследований был подтверждён тот факт, что табак может способствовать этому процессу.
- Беременность – беременность, конечно, не является заболеванием и плохим фактором, но именно в этот период с 1 по 9 месяц у женщины существенно снижается сопротивляемость и подавляемость различных бактерий вследствие ослабления иммунной системы.
- Хроническая обструктивная болезнь лёгких, астма – при лечении этого заболевания назначается кортикостероидная группа препаратов, как правило, это ингаляции. Ингаляция проводится с помощью прокладки и насадки. Если не полоскать каждый раз ротовую полость и не промывать насадку после каждого применения, риск заболеть кандидозом достаточно велик.
Возникает вопрос – если у 60% здорового населения есть кандиды и эти люди не болеют, то что не так с остальными 40%? В большинстве случаев у взрослых, которые заболели, имеются явные предпосылки. Основная – ослабленный иммунитет. После перенесенных инфекционных заболеваний, когда организм ослаблен, он под угрозой.
- Также размножению патогенной флоры способствует применение антибиотиков и мощных антисептиков, которые уничтожают естественные для слизистой бактерии. К группе риска относятся пациенты, принимающие кортикостероиды, цитостатики.
- Если у человека имеются проблемы в работе ЖКТ, дисбактериоз, это также часто приводит к появлению кандид в ротовой полости.
- К подобным проблемам приводит также гиповитаминоз витаминов С, РР, группы В.
Больной ребенок
- К появлению кандидоза могут приводить некоторые виды оральных средств контрацепции.
- Также грибком можно заразиться от больного человека. Пути передачи – поцелуй, половые связи. Ребенок, рождаясь, заражается от больной матери, проходя по пораженным грибком родовым путям.
- Если у пациента часто появляются травмы в ротовой полости ( коронки и протезы, которые плохо подогнали), это также приводит к ослаблению иммунитета и существенно повышает риск кандидоза.
Кандидоз на языке
Младенцы получают грибок от матери. Также часто он начинает развиваться во время прорезывания зубов , поскольку в этот момент иммунитет во рту ослабевает. Когда режутся постоянные зубы, ситуация похожая.
Наиболее комфортно возбудители микотической инфекции чувствуют себя в теплых и влажных местах: банях, саунах, бассейнах, тренажерных залах.
Благоприятными факторами для развития микоза являются: ношение синтетической одежды, тесной обуви, использование чужих маникюрных или педикюрных инструментов
.
Преимущественное большинство грибков являют собой одноклеточные или многоклеточные гифы, вместе они образуют грибницу. Если наступают благоприятные условия, гифы начинают прорастать, образовывая нити. С течением времени поражаются все новые и новые участки тканей. Проблема характерна для пациентов любого возраста, занимает порядка 40% от всех случаев заболеваний кожных покровов и ногтей.
Нити мицелия проходят несколько этапов развития, инкубационный период длится до 7 дней. За это время инфекция разрастается, захватывает обширные участки, а старые нити распадаются на огромное количество мелких спор. Без своевременного адекватного лечения начинаются осложнения, возбудитель способен проникать в кровоток, провоцировать опасные нарушения работы внутренних органов.
Причем не всегда заражение происходит при контакте с носителем грибка, инфекция передается через:
- предметы гигиены;
- обувь;
- полотенца.
Медицине известны случаи, когда грибковой патологией заражались при педикюре, маникюре.
Некоторые виды инфекции человек может вдохнуть в пыльном помещении, при контакте с зараженной почвой. В результате у пациента развиваются воспалительные процессы в костной ткани, органах дыхания.
Передача возможна и половым путем, у женщин мицелии провоцируют молочницу, мужчины же являются только переносчиками. В ряде случаев грибковая инфекция проникает через пищу, при этом патологический процесс развивается на слизистой ротовой полости.
Проблема больше характерна для маленьких детей.
Симптоматика грибковой инфекции
Для успешного лечения от кандидозной инфекции в полости рта и минимизации рецидивов болезни необходимо принимать антибиотики (антибактериальные препараты) и пользоваться противогрибковыми мазями. Назначаются они строго врачом, в зависимости от ситуации, поэтому называть конкретные препараты не будем, чтобы не побуждать вас, наши дорогие читатели, к самолечению.
Эффективно действуют полиеновые антибиотики (нистатин, леворин) – природные противогрибковые препараты, разрушающие клеточную мембрану патогенных микроорганизмов. Практически не всасываются в ЖТК и через слизистые, т.е. действуют конкретно на паразитирующий грибок, а не на его носителя-человека.
Еще в терапии используют препараты группы имидазолов (Клотримазол). Они назначаются для местного применения и успешно борются с грибковой инфекцией. В комплексном лечении назначают флуконазолы (Дифлюкан, Флюкостат) – действенные противогрибковые препараты, которые можно применять у детей с рождения.
Кандидоз на языке
Candida — микроскопические дрожжевые грибки, которые ученые относят к условно патогенным микроорганизмам. Это значит, что они являются естественными обитателями слизистых оболочек, кишечника и становятся причиной болезни только при определенных условиях.
Распространенный вид грибка — Candida albicans. Это овальные одноклеточные организмы, образующие псевдомицелий, — вегетативное тело из цепочки связанных друг с другом клеток.
В случае развития грибка на коже головы воспалительный процесс выражен слабо. Болезнь характеризуется ломкостью и выпадением волос с образованием округлых очагов облысения. В некоторых случаях пораженные участки покрываются гнойными корочками.
Распространение микоза на поверхности ладоней и стоп сопровождается возникновением мелких пузырьков в складках эпителия, иногда затрагивая и прилежащие ткани. При этом наблюдается шелушение кожи, образование мокнущих участков с отделяемой корочкой, а впоследствии и эрозий с четко выраженными границами.
Грибковые поражения носоглотки, ротовой полости, дыхательных путей могут привести к кандидозу языка. Во время болезни появляются образования круглой формы, белого цвета. Внешние симптомы патологии сопровождаются зудом, жжением, отечностью, воздействием на вкусовые рецепторы.
У женщин в период лактации болезнь может проявиться в околососковой зоне гиперемированной областью, покрытой чешуйками белого цвета.
Назначаемая медикаментозная схема зависит от степени поражения пациента микозом и локализации заболевания. Для избавления от патологии проводится как монотерапия, так и комплексное лечение.
Выявленный грибок на начальной стадии можно устранить путем применения наружных мазей. При глубоком распространении нитей мицелия в дерму требуется комбинирование препаратов и более длительный курс терапии.

Используются лекарства в виде мазей локального действия или таблеток. Активные компоненты пагубно действуют на возбудителя болезни, останавливают микотический процесс, предотвращают деление нитей мицелия и образование новых спор, разрушают существующие клетки.
Наряду с традиционным использованием аптечных продуктов лечить онихомикозы можно с помощью аппаратного воздействия:
- Прогрев лазерными лучами вызывает гибель мицелия. В зависимости от глубины поражения дермы, курс лечения состоит из 3-10 процедур;
- Волновое излучение постепенно приводит к уничтожению возбудителя болезни. Терапия отличается длительным курсом, который проводится с интервалами в течение 3 месяцев;
- С целью поверхностной корректировки ногтевых пластин выполняется медицинский маникюр или педикюр. После механического удаления мицелия на ногтевую пластину наносится лечебный лак.
Средства народной медицины не подходят в качестве основной терапии и не помогают избавиться от грибка полностью, однако, могут использоваться в качестве дополнения к комплексному лечению
. Хорошо зарекомендовали себя следующие целебные травы и растительные компоненты: отвар коры дуба, настой чистотела, спиртовая настойка прополиса, луковый или чесночный сок, на основе которых можно делать ванночки, компрессы, примочки.
Мицелий и споры патогенных грибков длительное время не дают симптомов либо их присутствие остается незамеченным. Предположить развитие заболевания можно по появлению зуда, существенным изменениям цвета дермы, ногтей.
Существуют и псевдомикозы, они вызваны особыми грамположительными бактериями, имеющими много схожего в строении репродуктивных, вегетативных клеток с грибком. При микозах любого типа симптомов не возникает, медикам сложно установить причину проблемы со здоровьем, вылечить пациента. Для постановки диагноз проводится длительный анализ внешних признаков, результатов лабораторных исследований.
Кожа
При поражении кожных покровов в патологический процесс вовлекается верхний и глубокий слой кожи. На теле микоз дает о себе знать появлением видимой грибковой колонии, шелушением, зудом, корками, пятнами.
По локализации инфекции выделяют: эктотрикс (поражение волосяной кутикулы, разрушение волоса, выпадение), фавус (развитие конидии у волоса, образование круглых чешуек), эндотрикс (изменения внутри волоса, появление ломкости, выпадение).
Грибковые заболевания делят на 5 основных групп: дерматомикозы, кандидозы, кератомикозы, псевдомикозы, глубокие микозы. Воспалительный процесс в кожных покровах провоцируют дерматомикозы, источником инфекции являются больные животные или люди.
Специфическим симптомом является активное отслоение чешуек, которые содержат большое количество грибков. Они и заражают окружающих.
Ногти
Как только грибок поселится на ногтях, он активно продуцирует строительный материал для ногтевой пластины. Отмечается деформация, повышенная хрупкость, расслоение, крошение. Кожа вокруг пальцев, в межпальцевых промежутках, около ногтевого валика краснеет, шелушится.
Специфический симптом – упорное жжение, зуд, усиливающийся после мытья рук с мылом, купания, в ночное время. Из-за нарушения кровообращения возможно обеднение волосяного покрова на ногах, изменение цвета ногтя, появление матового оттенка. Грибок стоп проявляется посторонним запахом, отделением ногтей от пальца, сильным разрушением.
При отсутствии терапии мицелий распространяется на волосяную часть покровов, становится причиной выпадения волос, заболевания стригущий лишай. Если инфекция распространяется дальше, она способна проникать во внутренние органы. У больного появляется длительный сухой кашель, повышается общая температура тела, болит в области грудной клетки.
- печень;
- селезенка;
- лимфатические узлы.
Во время диагностики в кишечнике определят развитие язв, нарывов. Опасность заключается в риске вовлечения в патологический процесс органов кроветворения, пищеварительной системы, мозговых оболочек. Пациенту грозят нарушение зрения, проблемы с координацией, паралич.
Микозы представлены большим количеством дерматологических заболеваний. Вызвать их развитие могут всевозможные возбудители, вид инфекции определяет течение патологического процесса, оптимальный вариант терапии.
Медики выделяют грибковые поражения: трихофитии, кандидоз, криптококкоз, аспергиллез. В зависимости от этого существуют системные и поверхностные заболевания. Яркая симптоматика манифестирует на фоне снижения иммунитета. Ослабленный организм не может в полной мере противостоять болезнетворным микроорганизмам, мицелий быстро размножается, серьезно подрывает здоровье человека.

Для постановки диагноза потребуется воспользоваться стандартными анализами, помогающими:
- установить тип возбудителя инфекции;
- определить степень чувствительности к медикаментозным препаратам;
- назначить терапию.
В целях диагностики берут мазки со слизистых оболочек, соскоб с кожных покровов, изучают биологический материал под микроскопом. При помощи культурного посева материал помещают в питательную среду, мицелий начинает активно разрастаться, что дает возможность установить тип инфекции.
Практикуется также ультрафиолет, при помощи специальной лампы выявляют как наличие грибков, так и волокна.
Народные средства
Диагностика микотического поражения пациента
Кроме клинических проявлений, болезнь можно обнаружить посредством анализа соскоба кожи или слизистой пораженных участков. Во время микроскопии исследуется прозрачность, цвет, особенности строения нитей мицелия, на основании которых выявляется вид возбудителя. Дополнительную информацию получают в результате проведения следующих процедур:
- посев патогенной микрофлоры на питательную среду;
- свечение люминесцентной лампой Вуда;
- диагностика ДНК.
При подозрении на системное поражение организма грибком назначаются исследования при помощи УЗИ, компьютерной томографии, рентгена грудной клетки.
Профилактические меры
С целью профилактики и предупреждения грибковых заболеваний с прорастанием нитей мицелия вглубь кожных покровов, рекомендуется:
- носить одежду из натуральных тканей;
- следить за чистотой и сухостью наиболее уязвимых участков тела;
- при посещении бани или сауны надевать резиновые тапочки;
- пользоваться только собственными предметами личной гигиены.
При склонности к повышенному потоотделению важно регулярно принимать душ и ежедневно менять нательное белье.
Далеко не во всех случаях, по результату анализа мазка на флору из влагалища, можно сказать, есть или нет воспаление влагалища (кольпит). При помощи анализа мазка из влагалища можно сделать общую оценку микрофлоры влагалища. Если присутствует именно молочница в мазке, то там будет обозначен грибок. Чтобы прийти к заключению / диагнозу – нужен анализ целой совокупности признаков (т.е. симптомов, данных осмотра, данных других исследований, а не только мазка на флору из влагалища).
Еще больше информации о мазке на молочницу. Важно!Если в мазке обнаружен мицелий грибка, это отражает активность процесса инфицирования организма грибками рода Candida, Можно говорить о наличии болезни. Мицелий гриба в мазке могут увидеть только работники лаборатории. Эти нити являются и питательной, и растительной частью гриба. Если в мазке находятся только споры, то болезнь протекает бессимптомно или женщина является просто носителем кандидоза.
Можно определить молочницу в мазке (см. фото) и другим способом, а не анализом на флору. Второй анализ, который проводится – это выявление возбудителя методом посева. Анализ мазка кладется в специально созданную для активного размножения грибка среду. Вскоре он начинает размножаться и образовывать колонии, которые видны в микроскоп. Но это дорогостоящий анализ, который редко проводят в государственных клиниках.
Итак, молочница в мазке обнаруживается, когда врач берет мазок на флору. Гинеколог, используя спец. инструмент, делает соскоб с шейки влаг. и переносит материал на предметное стекло. Интересно!Мазок берется сразу с трех точек: вагины, канала шейки матки и уретры. Потом указываются результаты в анализе отдельно по трем точкам.
За сутки до сдачи анализа нельзя вступать в половые контакты, проводить вмешательство во влагалище. Кроме определения грибка в случае патологии в мазке могут быть бактерии шаровидной формы кокки, мелкие палочки, нетипичные для флоры клетки. В целом, микрофлора правильная и говорит об интимном здоровье. Важно уяснить, что отдельно молочница в мазке не обнаруживается. Дедерлейна), остальные бактерии содержатся во влагалище в меньшем количестве.
Лейкоциты во влагалище – 70(норма – 30), в уретре – 30 (норма – 10), в шейке – все в порядке. Диагноз – острый вагинит, дополнительные анализы – бакпосев на флору, высеялся стрептококк высокого титра – 10Х6 (в 6 степени). Анализ мочи – в норме. Назначение – свечи гексикон. Недавно сдала анализы на инфекции и вирусы, в том числе на кандидоз.

Результат мазка: Микроскопическая картина: С – Эпителий плоский поверхностного слоя. Лейкоциты – 4 – 10 в п/зр. Микрофлора – лактоморфотипы в умеренном количестве. Мазок показал большое количество лейкоцитов. Говорит уже надо оставить меня в покое, может флора сама наладится, т.к. уже слишком много антибиотиков назначили. То, что Вы или Ваш врач можете считать, что мазок плохой, может вовсе не означать что он плохой.
Была-бы рада выложить результаты мазков, но на руки их не получаю, приходят в консультацию. Существуют разные причины для повышенного кол-ва лейкоцитов в мазке. Например – эрозия. Какая у Вас фора, понять из вашего описания мазка со слов врача – невозможно. В зарубежной медицине тоже используется, но гораздо менее часто. Перед проведением анализа под микроскопом, мазок сначала окрашивается специальными красителями (называется «окраска мазка по Граму»).
Т.е. только по результату мазка на флору сказать, что происходит с пациентом невозможно. II степень В мазке определяется небольшое количество кокков, однако преобладают палочки Дедерлейна. IV степень В мазке практически отсутствуют палочки Дедерлейна, содержится большое число кокков и лейкоцитов.
Лабораторное исследование мазка позволяет определить характер микрофлоры влагалища, канала шейки матки или мочеиспускательного канала. Кроме того, мазок на флору позволяет выявить заболевания, передающиеся половым путем: гонорею, трихомониаз, кандидоз, хламидиоз, микоплазмоз. Мазок на флору не берут во время менструации, так как менструальные выделения могут повлиять на результаты анализа.
Результат мазка из влагалища выдается на специальном бланке. Обычно мазок из влагалища переносится очень хорошо и не вызывает никаких осложнений. Анализы в норме. Посетила гинеколога – при осмотре и общий мазок в порядке. После окончания лечения мазок снова плохой, лейкоцитов 1/2 в поле зрения, флора кокковая.